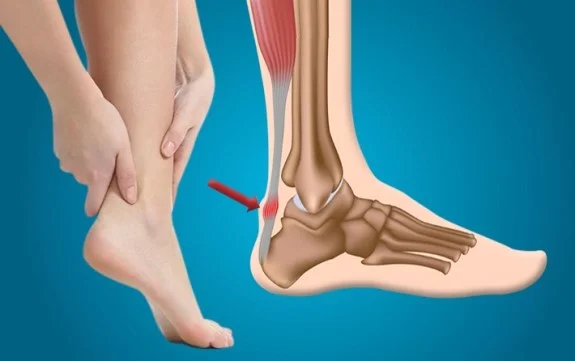
Os problemas no tornozelo são bastante comuns e podem afetar a qualidade de vida de muitas pessoas. Entre os principais problemas que envolvem essa articulação, destacam-se a tendinite do tendão de Aquiles e a entorse de tornozelo. Ambos são distúrbios que envolvem dor, inflamação e, em muitos casos, dificuldade de movimento, sendo resultantes de esforços excessivos ou traumas diretos.

Entorse de Tornozelo
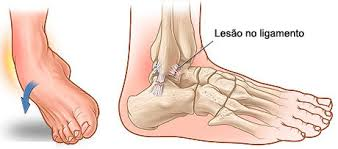
A entorse de tornozelo é uma das lesões mais comuns, afetando tanto atletas quanto pessoas comuns no dia a dia
Ela ocorre quando os ligamentos que sustentam o tornozelo são esticados ou rasgados devido a um movimento brusco ou inadequado.
Essa lesão pode variar de leve a grave, dependendo da extensão do dano aos ligamentos.
Neste artigo, abordaremos de forma detalhada tudo o que você precisa saber sobre a entorse de tornozelo, desde a anatomia até o tratamento e recuperação.
Qual médico trata Entorse de Tornozelo?
O Ortopedista especializado em Pé e Tornozelo é o médico indicado para o tratamento da Entorse de Tornozelo.
Dr. Altair Vargas Junior tem experiência no cuidado especializado da entorse, tanto para os casos conservadores quanto naqueles que irão necessitar de tratamento cirúrgico.

https://draltairortopedista.com.br/
O Dr. Altair Vargas Junior é médico ortopedista com especialização em cirurgia do pé e tornozelo, atuando com excelência no diagnóstico e tratamento de diversas patologias e lesões que afetam essas regiões. Com ampla experiência clínica e cirúrgica, é referência especialmente no tratamento de lesões ligamentares do tornozelo – condição comum entre atletas e praticantes de atividades físicas, mas que também pode afetar pessoas no dia a dia.
Ao longo de sua carreira, o Dr. Altair tem se destacado pela abordagem atualizada e individualizada, combinando técnicas modernas, conhecimento científico e atenção integral ao paciente. Seu compromisso com a reabilitação funcional e o retorno seguro às atividades é um dos pilares de sua atuação.
Seja em casos agudos, como entorses graves, ou em quadros crônicos de instabilidade ligamentar, o Dr. Altair oferece um atendimento baseado na confiança, precisão diagnóstica e tratamentos alinhados às melhores práticas da ortopedia moderna
O que os paciente dizem do Dr. Altair Vargas Junior
Avaliação do Dr. Altair Vargas Junior – Ortopedista
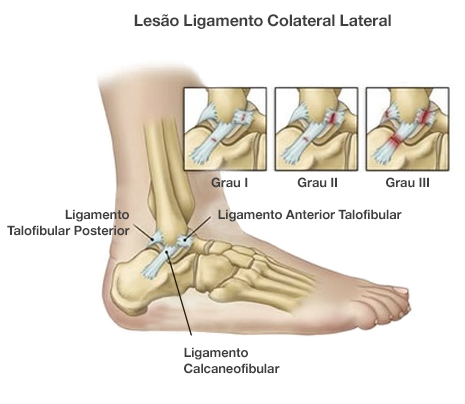
Anatomia dos Ligamentos do Tornozelo
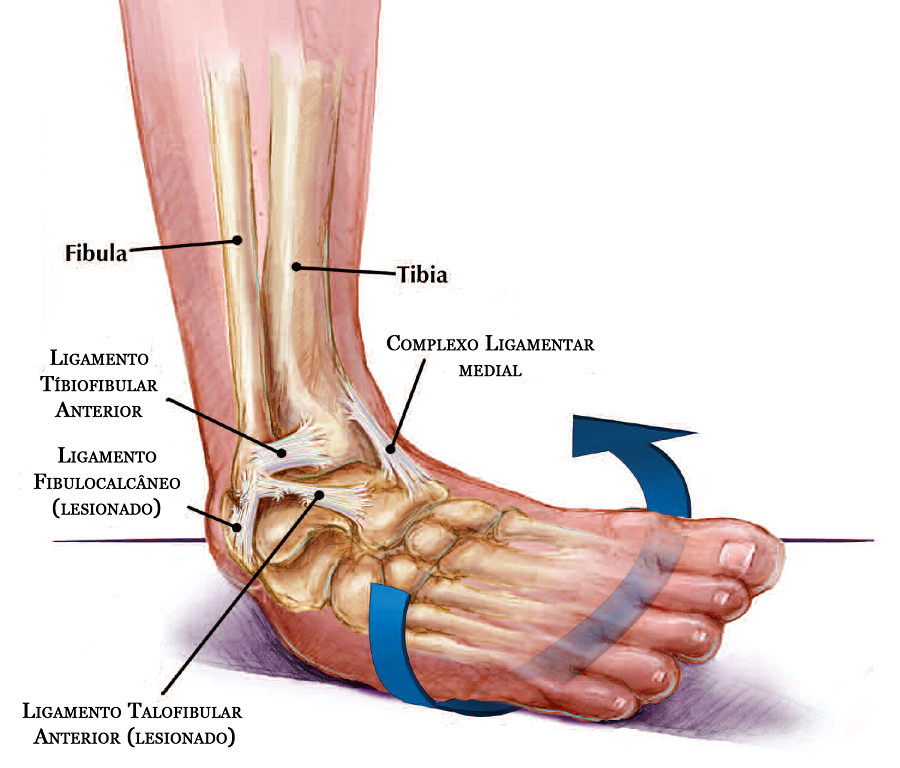
O tornozelo é sustentado por um conjunto de ligamentos que desempenham um papel crucial na estabilidade e mobilidade da articulação.
Esses ligamentos conectam os ossos do tornozelo entre si e impedem movimentos excessivos que poderiam causar lesões.
Os principais ligamentos do tornozelo incluem:
Ligamento Talofibular Anterior (LFTA): Este é o ligamento mais comumente lesionado durante uma entorse. Ele conecta o osso tálus ao osso da fíbula e é responsável por limitar a rotação interna do tornozelo.
Ligamento Calcaneofibular (LCF): Localizado abaixo do LFTA, este ligamento conecta o calcâneo (osso do calcanhar) à fíbula e ajuda a prevenir a inversão excessiva do pé.
Ligamento Talofibular Posterior (LFTP): Este ligamento conecta a parte posterior do talus à fíbula e é menos frequentemente lesionado, mas ainda desempenha um papel importante na estabilidade do tornozelo.
Ligamentos Mediais ou Deltoide: Localizados na parte interna do tornozelo, esses ligamentos são mais fortes e menos propensos a lesões, mas ainda podem ser afetados em entorses graves.
Mecanismos de Trauma do entorse de tornozelo
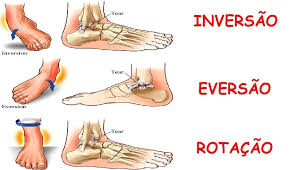
A entorse de tornozelo geralmente ocorre devido a um movimento brusco ou inadequado que força o tornozelo além de sua amplitude normal de movimento.
Os mecanismos de trauma mais comuns incluem:
Torção: Um movimento de torção ou rotação do pé enquanto ele está preso no chão pode causar uma entorse.
- Inversão: Este é o mecanismo mais frequente, onde o pé gira para dentro, forçando os ligamentos laterais (especialmente o LFTA) a se esticarem ou rasgarem.
2. Eversão: Menos comum, ocorre quando o pé gira para fora, podendo lesionar os ligamentos mediais.
Impacto direto: Apesar de bem menos comum, um golpe direto na parte externa ou interna do tornozelo também pode resultar em lesão ligamentar, especialmente em esportes de contato.
Diagnóstico de entorse do tornozelo
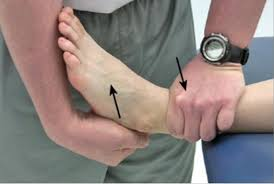
O diagnóstico de uma entorse de tornozelo começa com uma avaliação clínica detalhada.
O médico irá perguntar sobre como ocorreu a lesão e examinar o tornozelo para verificar sinais de dor, inchaço, hematomas e mobilidade reduzida.
Os principais métodos de diagnóstico incluem:
Histórico Clínico de entorse do tornozelo:

Saber como a lesão ocorreu e os sintomas apresentados é essencial para determinar a gravidade da entorse.
Exame Físico de entorse do tornozelo:
O médico irá examinar o tornozelo, verificando a amplitude de movimento, sensibilidade ao toque, e presença de inchaço ou hematomas.
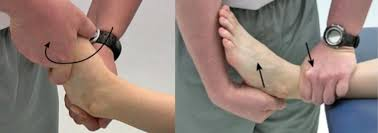
Testes Específicos:
Testes como o teste de gaveta anterior ou teste de estresse em varo podem ser realizados para avaliar a integridade dos ligamentos.
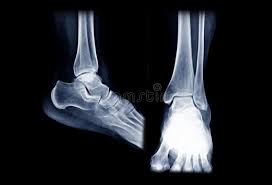
Exames de Imagem de entorse do tornozelo:
Em alguns casos, exames de imagem, como radiografias, ultrassonografia ou ressonância magnética, podem ser necessários para descartar fraturas ou avaliar melhor a extensão da lesão ligamentar.
Incidência de Entorses de tornozelo
- A entorse de tornozelo representa cerca de 15% a 20% de todas as lesões esportivas.
- É estimado que nos Estados Unidos ocorrem aproximadamente 2 milhões de entorses de tornozelo por ano.
- No basquete, a entorse de tornozelo é responsável por até 45% das lesões. No Brasil no futebol, com alta incidência, especialmente etnorse de tornozelo, representando cerca de 30% dos acidentes esportivos
- A incidência é maior entre os jovens adultos, especialmente aqueles com idades entre 15 e 35 anos, devido à alta participação em atividades físicas.
Tratamentos de entorse do tornozelo
O tratamento da entorse de tornozelo varia de acordo com a gravidade da lesão, mas geralmente segue o princípio conhecido como PRICE (Proteção, Repouso, Gelo, Compressão, Elevação).
Os tratamentos incluem:
- Proteção: Imobilizar o tornozelo com uma tala ou bandagem elástica para prevenir movimentos que possam piorar a lesão.
- Repouso: Evitar colocar peso sobre o tornozelo lesionado para permitir que os ligamentos se recuperem.
- Imobiliatilização: A imobilização de um entorse de tornozelo pode variar dependendo da gravidade da lesão. Em casos leves (Grau I), pode não ser necessária imobilização. Entorses mais graves (Grau II e III) podem requerer o uso de imobilizadores maleolares, botas ortopédicas ou até mesmo gesso circular, por um período que pode variar de alguns dias a algumas semana.
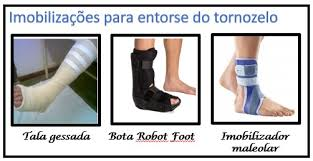
- Gelo: Aplicar gelo por 20 a 30 minutos a cada 2-3 horas nas primeiras 48 horas para reduzir o inchaço e a dor.
- Compressão: Usar uma bandagem elástica para comprimir o tornozelo e controlar o inchaço.
- Elevação: Manter o tornozelo elevado para ajudar a reduzir o inchaço.
- Medicação: Analgésicos e anti-inflamatórios podem ser recomendados para aliviar a dor e a inflamação.
- Fisioterapia: Após o período inicial de repouso, a fisioterapia é essencial para fortalecer os músculos ao redor do tornozelo e melhorar a estabilidade da articulação.
- Cirurgia: Em casos graves, onde há uma ruptura completa dos ligamentos ou instabilidade persistente, pode ser necessário um procedimento cirúrgico para reparar os ligamentos.
O Ortopedista especialista em Pé e Tornozelo é o médico capacitado para avaliar qual o tratamento mais indicado para cada caso.

Não permita que a Entorse limite sua mobilidade! Consulte com Dr. Altair Vargas Junior
Estágios e Graus de Gravidade
As entorses de tornozelo são classificadas em três graus de gravidade:
Grau 1 (Leve):
Envolve um estiramento leve dos ligamentos, como um tecido que foi esgarçado. Os sintomas incluem dor leve e inchaço, mas o tornozelo ainda mantém a estabilidade.
Grau 2 (Moderado):
Inclui uma ruptura parcial dos ligamentos, causando dor moderada, inchaço e instabilidade moderada do tornozelo.
Grau 3 (Grave):
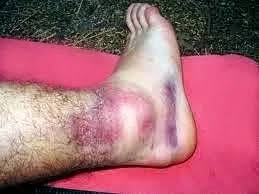
Caracteriza-se por uma ruptura completa dos ligamentos, resultando em dor intensa, inchaço significativo, hematomas e instabilidade severa. A pessoa geralmente não consegue colocar peso sobre o tornozelo.
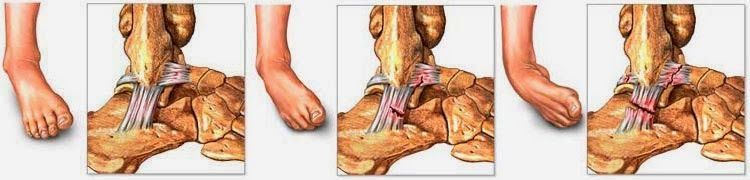
Como Saber se o Ligamento Rompeu na entorse do tornozelo?
Identificar uma ruptura ligamentar completa pode ser difícil sem exames de imagem, mas alguns sinais indicam essa possibilidade:
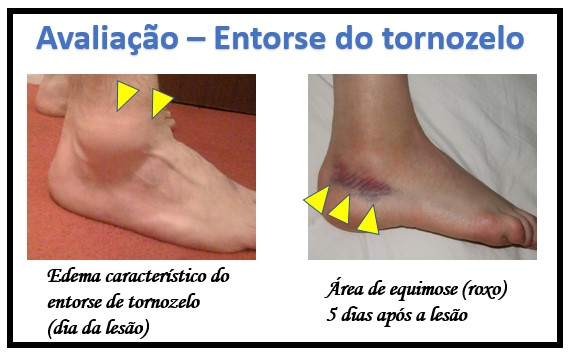
- Dor Intensa: A dor é mais forte e persistente, mesmo em repouso.
- Inchaço e Hematomas Significativos: O inchaço é mais pronunciado, e hematomas podem se espalhar pelo pé e tornozelo.
- Instabilidade: Sensação de que o tornozelo “desliza”, que há falseio ou não consegue suportar o peso corporal.
- Dificuldade de Movimento: Incapacidade de mover o tornozelo ou andar normalmente.
- Resultado de Exames: A ressonância magnética ou ultrassonografia confirmam a ruptura.
Em Quanto Tempo o Ligamento se Regenera?
O tempo de regeneração do ligamento depende da gravidade da lesão:
- Grau 1: Normalmente, a recuperação completa ocorre em 2 a 4 semanas.
- Grau 2: Pode levar de 6 a 8 semanas para uma recuperação completa.
- Grau 3: A recuperação pode levar de 3 a 6 meses, especialmente se a cirurgia for necessária.
O que Acontece se Não Tratar o Ligamento Rompido?

Não tratar um ligamento rompido pode levar a complicações graves, como:
Instabilidade Crônica:
O tornozelo pode se tornar permanentemente instável, aumentando o risco de novas entorses.
Dor Persistente:
A dor pode se tornar crônica, dificultando atividades diárias e esportivas.
Artrose Precoce:
A falta de tratamento pode acelerar o desgaste das articulações, levando à artrose.
Redução da Função:
A capacidade de realizar atividades físicas pode ser significativamente prejudicada
Precisa Operar Ligamento Rompido na entorse do tornozelo
A cirurgia é necessária em alguns casos, especialmente:
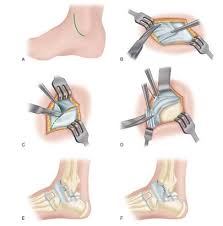
- Ruptura Completa: Quando há uma ruptura total do ligamento, e o tratamento conservador não é eficaz.
- Instabilidade Persistente: Se o tornozelo continuar instável após a cicatrização, a cirurgia pode ser indicada.
- Lesões Associadas: Em caso de lesões adicionais, como fraturas ou danos em outras estruturas articulares, a cirurgia pode ser recomendada.
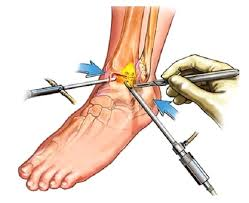
Todos os Pacientes Melhoram?
A maioria dos pacientes se recupera completamente com o tratamento adequado, mas alguns podem enfrentar complicações, como:
- Recuperação Incompleta: Alguns pacientes podem ter recuperação parcial, com dor ou instabilidade residual.
- Recidiva: O risco de uma nova entorse é maior, especialmente se o tornozelo não for reabilitado adequadamente.
- Complicações Cirúrgicas: Em casos de cirurgia, pode haver riscos como infecção, dor crônica ou rigidez articular.
Lesão Crônica e Instabilidade Persistente
Em alguns casos, a entorse de tornozelo pode se tornar uma lesão crônica, levando a instabilidade persistente. Isso pode ocorrer se:
- Ligamentos Não Cicatrizam Adequadamente: Se os ligamentos não se regenerarem corretamente, o tornozelo pode permanecer instável.
- Falta de Reabilitação: Não seguir um programa de reabilitação adequado pode resultar em fraqueza muscular e instabilidade.
- Entorses Repetidas: Novas lesões antes da completa recuperação podem agravar o quadro.
Conclusão
A entorse de tornozelo é uma lesão comum, mas que requer atenção adequada para evitar complicações a longo prazo.
Com o diagnóstico e tratamento corretos, a maioria dos pacientes pode esperar uma recuperação completa.
No entanto, ignorar os sinais de uma lesão grave pode levar a problemas crônicos que afetam a qualidade de vida.
Portanto, é essencial consultar com especialista em cirurgia do pe e tornozelo http://www.draltairortopedista.com.br/
Tendinite do Tendão de Aquiles
As tendinites do tendão de Aquiles, também conhecido como tendão calcâneo, são uma das lesões mais frequentes por uso excessivo do tornozelo e do pé. Essa patologia é mais provável de acontecer em indivíduos que participam de atividades físicas relacionadas a corrida e saltos.
Até cerca de 10% dos corredores recreativos e 5% dos atletas profissionais podem encerrar suas atividades devido a esse problema!!! Essa patologia pode estar relacionada inclusive a rotura do tendão.
A Tendinite do Tendão do Aquiles (crônica) é mais comum em indivíduos idosos do que na população mais jovem. Essa lesão é classicamente dividida em 2 tipos principais:
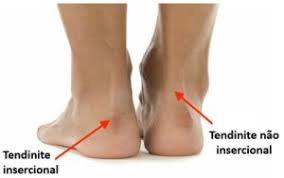
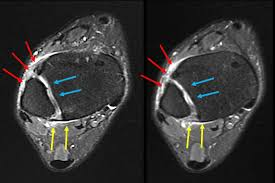
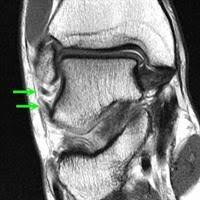
- Aa tendinopatia insercional, aquela que acontece na região onde o tendão se insere no osso e a não insercional, que está relacionada a inflamação e degeneração no corpo do tendão, como mostram as imagens de ressonância magnética na figura abaixo. A tendinopatia insercional tende a ocorrer em pessoas mais ativas
- A tendinte não insercional do tendão tende a ocorrer em pessoas mais velhas, menos ativas e com excesso de peso.
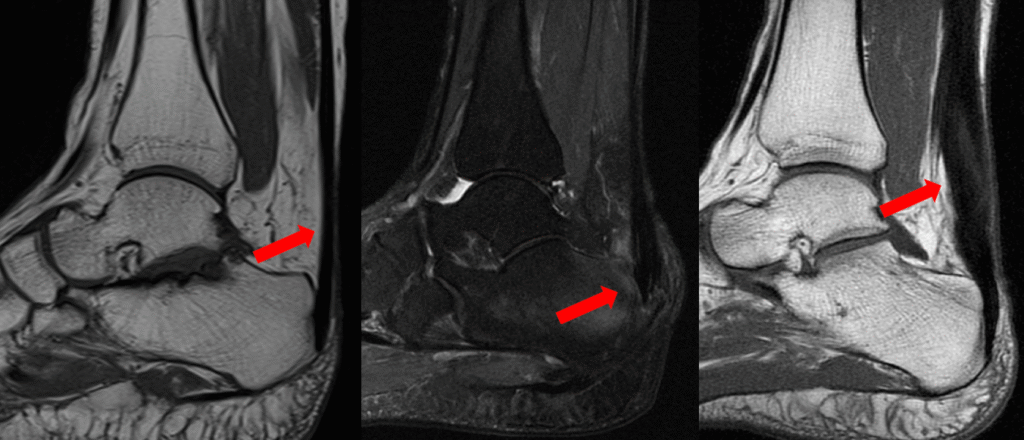
Figura 1: Imagem de ressonância demonstrando da esquerda para a diretia: imagem com tendão normal, imagem com tendinopatia insercional e imagem com tendinopatia no corpo do tendão de aquiles.
Epidemiologia Tendinite do tendão de Aquiles
Os principais fatores de risco podem ser divididos em fatores intrínsecos e extrínseco. Os fatores intrínsecos, são aqueles relacionados ao biótipo e anatomia do paciente. e incluem: desvios do eixo do membro inferior, como retropé varo ou valgo em excesso, mobilidade limitada da articulação subtalar e condições sistêmicas, como idade avançada, doenças inflamatórias, diabetes, excesso de peso, doenças metabólicas como a gota (imagem a baixo) por exemplo.
Os fatores extrínsecos, estão relacionados ao modo que o indivíduo utiliza o tendão e incluem sobrecarga mecânica e erros de treinamento, como redução do intervalo das atividades, corrida em subidas, treinamento em superfícies irregulares, aumento do volume e intensidade do treino, aumento da carga repetitiva, calçados inadequados para a atividade, que podem promover baixa absorção de choque e impactos.
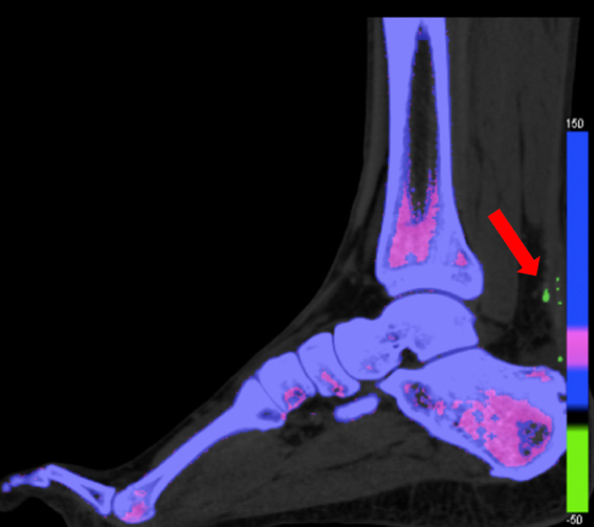
Figura 2: Imagem de TC dupla energia mostrando cristais de gota no tendão de aquiles, em verde, identificado pela seta vermelha.
Fatores Intrínsecos
- Desvio do eixo mecânico
- Varo ou valgo acentuado do retropé
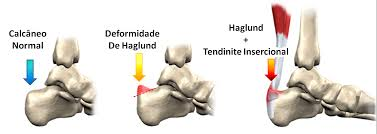
- Deformidade óssea – Haglund
- Limitação de mobilidade da subtalar
- Idade avançada
- Obesidade
- Doenças inflamatórias e metabólicas
Fatores Extrínsecos
- Erros de treino
- Sobrecarga excessiva
- Treino em superfícies irregulares
- Calçados inadequados
Sinais e Sintomas da Tendinite do tendão de Aquiles
Os sintomas mais característicos são:
dor, inchaço e redução da função do tendão de Aquiles tanto nas atividades esportivas quanto na vida diária. Os indivíduos afetados por tendinites do tendão de Aquiles, costumam chegar ao consultório com queixas que vão desde limitação para subir e descer ladeiras ou escadas, bem como redução do tempo ou incapacidade para realizar sua atividade esportiva. Em casos mais intensos, o paciente pode apresentar limitação para deambular ou realizar atividades simples do dia a dia, dor ao acordadr e colocar o pe no chao no primeiro apoio. acordar

Fisiopatologia da Lesão
O processo que abrange o dano e reparo do tendão envolve uma sequência de três fases. A primeira fase, denominada fase inflamatória, dura alguns dias. As células inflamatórias migram para o local da lesão nas primeiras 24 horas e fatores vasoativos e quimiotáticos são liberados, aumentando a permeabilidade vascular, início da angiogênese, proliferação de tenócitos e produção de fibras colágenas.
A seguir ocorre a fase proliferativa. A síntese de colágeno tipo III atinge um pico nesse momento. O conteúdo de água e as concentrações de glicosaminoglicanos permanecem altos durante este estágio. A reparação do tendão coincide com a proliferação de tenócitos no epitendão e endotendão, bem como em sua bainha.
Após aproximadamente 6 semanas, inicia-se a etapa de modelagem. O tecido de cicatrização é redimensionado e remodelado. Nesta fase inicia-se um processo de cicatrização fibrosa. Nesse período, o tecido de reparo muda de celular para fibroso e as fibras de colágeno se alinham na direção das cargas aplicadas ao tendão. Então, após a décima semana, ocorre a fase de maturação, com mudança gradual de tecido fibroso para tecido tendinoso cicatricial.
A dor pode ter origem em vários fatores. Acredita-se que o aumento da produção de prostaglandinas (PGs) na matriz, a neovascularização no corpo do tendão, as alterações dos tenócitos na estrutura e função e as alterações nos metabólitos na tendinopatia sejam as principais fontes da dor. Pesquisas recentes sugerem que o sistema colinérgico não neuronal também pode ser implicado como fator de dor na tendinopatia crônica do aquiles.
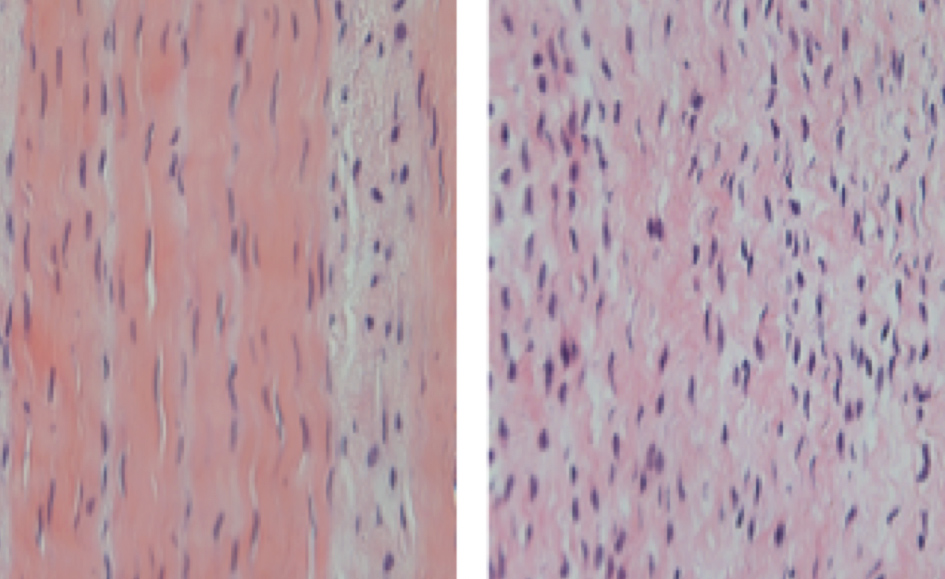
Figura 3: Imagem de microscopia óptica, corada com hematoxacilina e eosina, demonstrando aumento da celularidade do tecido a direita, característica da tendinopatia.
Tendinite do tendão de Aquiles Insercional
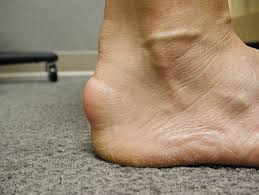
Esse tipo de tendinite acomete a região mais próximo do calcanhar, bem no local aonde o tendão insere no osso, daí a origem da nomenclatura. Normalmente a dor é bem localizada, com presença de uma proeminência ou volume posterior nessa região, que alguns pacientes denominam de esporão, como visualizado na foto abaixo. A dor geralmente está relacionada ao atrito dos calçados no local ou ao realizar o movimento de dorsiflexão (puxar o pé para cima).
Os exames de imagem costumam demonstrar um padrão inflamatório ou de desgaste do tendão aonde ele se insere, na ressonância, enquanto que o raio X demonstra uma proeminência óssea, chamada de Haglund, responsável pelo atrito local e origem da patologia. Uma calcificação da porção mais distal do tendão pode ser visualizada também, a qual denominamos de entesopatia.
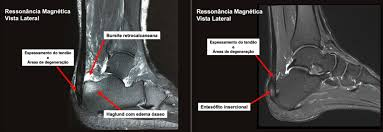
Figura 5: Imagem de ressonância a esquerda e de raio-x à direita. Na ressonância conseguimos visualizar (circulo branco) a inserção do tendão espessada e inflamada. No raio-x, visualizamos o haglung e a calcificação da inserção do aquiles.
Tendinite do tendão de Aquiles Não Insercional
Essa variante é caracterizada por dor na região do corpo do tendão, e costuma ter início pela manhã, logo na primeira pisada, e piorar com a realização de exercícios. Entretanto, pode evoluir para quadros mais intensos, nos quais o paciente queixa-se de dor até em repouso. A ressonância magnética costuma demonstrar o processo inflamatório ou degenerativo no trajeto do “corpo” do tendão.
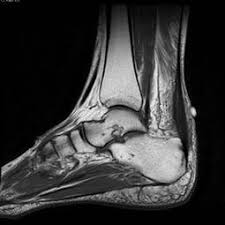
Figura 6: Imagens de ressonância, em corte sagital à esquerda e axial à direita. No corte sagital vemos o espessamento tendíneo e à direita vemos o corpo do aquiles arredondado e espessado.
Tratamento para Tendinites do Tendão de Aquiles
Conservador
Nesta fase o repouso é fundamental. O uso de órteses, como as botas ortopédicas removíveis, é imobilização é frequentemente utilizado para controlar fatores exacerbantes, no entanto a imobilização prolongada deve ser evitada.
A modificação dos regimes de treinamento e exercícios específicos são necessários. Dentre esses exercícios mais recomendados e com evidência de melhora dos sintomas estão: fortalecimento excêntrico do tríceps sural associado ao alongamento da cadeia posterior.
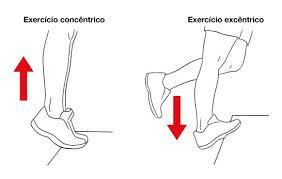
Uma diferenciação muito importante deve ser realizada entra a tendinopatia não insercional e a insercional: Na primeira a dorsiflexão do tornozelo pode ser realizada tanto para o alongamento quanto para o fortalecimento excêntrico, no entanto, nas insercionais, esse movimento não pode ser realizado, pois nesse eixo ocorre o atrito do haglund.
Uma elevação da região posterior do calçado pode aliviar a pressão no tendão por realizar uma redução da tensão local. O uso de medicamentos como os corticosteroides, os antiinflamatórios não esteroides e os analgésicos fazem parte do resgate do indivíduo nessa fase dolorosa.
- Repouso
- Medicação (corticoides, AINE e analgésicos)
- Fisioterapia
- Imobilização
- Ajuste de calçados
- Modificação do treinamento
- Exercícios
Não cirúrgico e invasivos
- Infiltração local com corticoides
Relata-se que as injeções de corticosteroides reduzem a dor e o inchaço e melhoram a aparência ultrassonográfica do tendão. No entanto, as injeções de corticosteroides podem ter algum benefício a curto prazo, mas os efeitos adversos foram relatados em até 82% dos ensaios com corticosteroides. Dentre esses efeitos estão a atrofia do tendão e da pele local, ruptura do tendão e diminuição da força.
- Ondas de Choque Extracorpórea
Sabe-se que o estímulo mecânico fornecido pelas ondas de choque pode ajudar no início da regeneração do tendão na tendinopatia, promovendo processos pró-inflamatórios e catabólicos associados à remoção de constituintes da matriz danificada. No entanto, a dose mais eficaz e a duração da terapia ainda são desconhecidas.
- Plasma Rico em Plaquetas (PRP)
Muitos estudos demonstram uma melhora na cicatrização do tendão utilizando o PRP em comparação com os controles, mas existem resultados clínicos controversos ao usar o PRP para tratar a tendinopatia de Aquiles. No entanto, as evidências para apoiar o uso do PRP no manejo da tendinopatia de Aquiles são insuficientes e estudos controlados e randomizados são necessários em pesquisas futuras.
- Infiltração com agentes esclerosantes
O agente esclerosante que atinge seletivamente o vaso, pode causar trombose e bloquear os nervos sensoriais implicados como possíveis geradores de dor. Os primeiros relatos usando agente esclerosante injetado sob orientação de ultra-som Doppler nos vasos anormais no aspecto ventral do tendão de Aquiles demonstraram melhorias significativas nos escores de dor e função.
Tratamento cirúrgico da Tendinite do tendão de Aquiles
O tratamento cirúrgico fica reservado para os casos refratários, e existem diferentes abordagens possíveis a depender do tipo de tendinite, extensão de acometimento, idade e grau de atividade do paciente.
Tendinite do tendão de Aquiles Não Insercional
O objetivo da cirurgia é realizar a ressecção do tecido degenerado, estimular a cicatrização do tendão por meio de trauma controlado e de baixo grau e/ou aumentar o tendão de Aquiles com enxertos.
Vários tratamentos cirúrgicos incluem a ressecção longitudinal do tecido degenerado associado à tubulização do tecido remanescente, ou ressecção do tecido doente associado a transferência do tendão flexor longo do hálux ou fibular para o calcâneo, ou até mesmo o uso de enxertos livres como os flexores do joelho por exemplo, em substituição ao tecido ressecado.
Tendinite do tendão de Aquiles Insercional
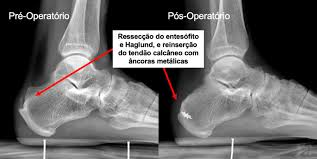
A estratégia cirúrgica para a tendinopatia insercional do calcâneo é a remoção do tendão degenerativo e calcificação associada, excisão da bolsa retrocalcânea inflamada, ressecção da proeminência calcânea posterior proeminente (haglund), recolocação da inserção conforme necessário e/ou transferência ou enxerto tendíneo. Em casos específicos calcaneoplastia e a ressecção da bursa retrocalcânea podem ser realizadas por via endoscópica ou minimamente invasiva.
Conclusão
A tendinite do tendão de Aquiles é uma síndrome clínica caracterizada pela combinação de dor, inchaço e dificuldade para realizar atividades físicas. A sua etiologia é multifatorial e fatores intrínsecos e extrínsecos podem estar associados. A histologia demonstra desorganização e fragmentação tecidual e mudança no padrão e distribuição dos colágenos.
Existem diversas opções de tratamento conservador e cirúrgico para a tendinopatia, no entanto, não existe um tratamento padrão-ouro definitivo e cada caso deve ser avaliado individualmente, respeitando as particularidades de cada paciente.
Leia também:
https://draltairortopedista.com.br/entorse-tendinte-de-aquiles/
https://draltairortopedista.com.br/principais-patologias-do-pe-joanete-fasceite-plantar-e-esporao/

Respostas de 2